 Бариатрическая хирургия была связана со значительным уменьшением боли в колене у пациентов с ожирением, а также с уменьшением чувствительности к боли у запястья. Эти данные свидетельствуют о том, что изменения центральной чувствительности к боли наблюдались у тех пациентов, которые потеряли в среднем 29,0% от базовой массы тела.
Бариатрическая хирургия была связана со значительным уменьшением боли в колене у пациентов с ожирением, а также с уменьшением чувствительности к боли у запястья. Эти данные свидетельствуют о том, что изменения центральной чувствительности к боли наблюдались у тех пациентов, которые потеряли в среднем 29,0% от базовой массы тела.
Узнайте о том,как проводят лечение ожирения в Израиле :
Джошуа Дж. Стефаник, MSPT, PhD, из Отделения Физической Терапии, Движения и Реабилитационных Наук, Северо-Восточного Университета, Бостона, Массачусетса и коллег сообщили об этом открытии онлайн 5 января в Arthritis Care & Research.
Новое исследование добавляет к уже известным фактам об улучшениях сопутствующих заболеваний при бариатрической хирургии.Ревматологи и другие специалисты, кардиологи, поставщики первичной медико-санитарной помощи и т. д. должны порекомендовать бариатрическую хирургию для своих пациентов с индексом массы тела (ИМТ) более 40 или более 35 с сопутствующими заболеваниями по множеству причин.Одна из них - боли ,вызванные артритом. Бариатрическая хирургия - единственное средство лечения тяжелого ожирения, которое достаточно эффективно для достижения 32% -ной потери веса, которая устойчива на длительный срок .
Чтобы узнать, связано ли уменьшение боли после бариатрической хирургии в основном со снижением механической нагрузки, или также с изменениями в периферической и / или центральной чувствительности, исследователи сравнили результаты для пациентов с ожирением с болью в колене, проходящими лечение при помощи бариатрической хирургии, с пациентами с аналогичными проблемами,но проходящими медицинское лечение для ожирение. Авторы предположили, что если обезболивание является результатом механических изменений, это произойдет только в пораженных суставах (боль в колене, в этом исследовании). Напротив, если сенсибилизация центральной боли изменилась, тогда можно было бы ожидать снижения уровня боли в других областях.
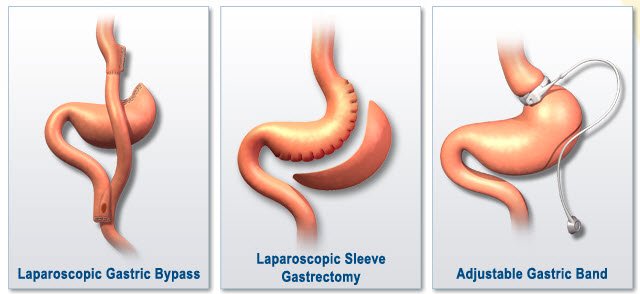
Исследователи набрали 67 пациентов с коленной болью из Центра питания и управления весом в Бостонском медицинском центре. Все они имели ИМТ 35 или более с сопутствующими заболеваниями или более 40 и без сопутствующих заболеваний, связанных с весом. Критерии исключения включали прежде проведенную хирургию коленного сустава или воспалительный артрит. В этом нерандомизированном исследовании у 45 пациентов была проведена бариатрическая хирургия (лапароскопическая гастроэктомия Ру-эн-Y или лапароскопическая рукавная резезекция ), а 22 проходили медицинское лечение (высокобелковая диета с низким содержанием жиров 1200 - 1500 ккал / сут для женщин и 1500 - 1800 ккал / сут для мужчин плюс предписания для упражнений с или без лекарств, включая фентермин, лорказерин, фентермин / топирамат, бупропион / налтрексон или лираглутид).
Оценка уровня и боли проводилась в начале исследования и через 12 месяцев с использованием индекса остеоартрита Университета Онтарио и Макмастера (WOMAC).
Через 12 месяцев исследователи обнаружили, что средняя потеря веса составила 32,7 кг (29,0%) в группе бариатрической хирургии и 4,6 кг (4,1%) в группе медицинского управления похудения.
Средние оценки WOMAC снизились на 4,9 балла в группе хирургии (P <.0001), но существенно не изменились в группе медицинского управления. Авторы отмечают, что многие сопутствующие ожирению заболевания улучшаются с потерей веса на 5-10%, что говорит о том, что 4,1% -ная потеря у пациентов с медицинским управлением была, вероятно, слишком низкой для улучшения болевой сенсибилизации.
Болевой порог коленной чашечки значительно увеличился у пациентов с хирургическим вмешательством (PPT +133,3, P = .0007), но значительно не изменилась у пациентов с медицинским управлением.
Неожиданно болевой порог в запястье также значительно увеличился среди пациентов с хирургическим вмешательством (PPT +103,8, P = 0,005), но не в группе медицинского управления.
«Я думаю, что изменения в болевых ощущениях запястья и колена свидетельствуют о том, что были изменены центральная и периферическая сенсибилизация», - объяснил д-р Аповян.
Д-р Аповиан сказал: «Изменения веса, не коррелирующие с порогом болевого давленя в запястье, предполагают, что центральный механизм не связан с весом и, возможно, связан с изменением гормона или генетическими различиями в ответ на хирургию в бариатрической хирургии. Возможно, изменения в воспалении в некоторых случаях требуют большего времени. Удивление для нас было в том, что боль не только основана на весе и что существует гораздо больше зависимостей, как с воспалением, так и с изменениями гормонов, которые могут действовать централизованно чтобы повлиять на ощущение боли ».
В соответствующем исследовании, опубликованном в Journal of Pain, Andrew Schrepf, PhD и коллеги из Мичиганского университета, Энн-Арбор, обнаружили, что интерлейкин 10 (IL-10) может быть одним из медиаторов, которые связывают потерю веса с облегчением боли ,
Группа доктора Шрепфа изучила, будет ли потеря веса с использованием низкокалорийной диеты улучшать боль, аффекты и соматические симптомы, связанные с хронической болью. Они провели обсервационное исследование у 123 страдающих ожирением лиц, которым проводилось 12-16-недельные курсы с использованием очень низкокалорийной диеты (800 ккал / день) в виде полной замены жидкой пищи с целью снижения веса на 15% от базовой линии вес. Участники потеряли в среднем 16,05% базового веса, а 80% пациентов потеряли по меньшей мере 10% от базовой массы тела.
Для оценки соматических симптомов и широко распространенной боли команда использовала критерии Американской коллегии ревматологии для фибромиалгии, которые, по их словам, оказались полезными при измерении «стойкой боли и обезболивающей невосприимчивости» в других условиях. Они обнаружили, что показатель Американского колледжа по ревматологии снизился с 6,42 на базовом уровне до 5,42 после потери веса (P = 0,004). Потеря веса также была связана со значительными улучшениями в тяжести симптомов (усталость, трудности сна) и депрессия. Потеря веса была связана с примерно 20% -ным уменьшением вероятности сообщения боли в любом месте на карте тела, и наибольшее снижение было у нижних частей ног, нижней части спины, грудной клетки и челюсти.
Д-р Schrepf и его коллеги измеряли воспалительные маркеры в подгруппе 31 пациента в начале и после потери веса и обнаружили значительное увеличение уровней IL-10 и в отношении IL-10 к IL-6 и C-реактивному белку, «предлагая увеличение противовоспалительного тонуса после ограничения калорийности », пишут авторы.
Исследователи заключают, что потеря веса, связанная с низкокалорийной диетой, была связана с улучшением двух признаков сложных хронических болевых состояний: пространственного распределения боли и соматических симптомов.
Они комментируют: «Эти результаты, по-видимому, являются убедительным результатом потери веса, потому что участники не искали лечения боли / соматических симптомов». Кроме того, субъекты, которые потеряли более 10% веса тела, показали большее улучшение в депрессии, боли и суммарном изменении показателей ACR.
Потеря веса была связана с увеличением уровней IL-10, но эти увеличения не коррелировали с величиной изменений симптомов. Авторы пишут: «Дополнительные оценки воспалительной активности, чтобы определить, нужны ли сдвиги воспалительного тона перед улучшением симптомов или просто параллельными им».
Источник Medscape Medical News

 + 972547771177
+ 972547771177